- Jak redukcja objętości anestetyku lokalnego z 20 do 10 mL wpływa na czas trwania analgezji przy użyciu deksametazonu jako adjuwantu
- O ile procent zmniejsza się zużycie opioidów w grupie pacjentów otrzymujących deksametazon w blokadzie PENG
- Czy niskoobjętościowa blokada PENG zachowuje funkcję motoryczną mięśnia czworogłowego u pacjentów po endoprotezoplastyce stawu biodrowego
- Jakie są ograniczenia metodologiczne badania i kierunki przyszłych badań nad blokami oszczędzającymi funkcję motoryczną
Czy niskoobjętościowa blokada PENG z deksametazonem może zastąpić standardowy protokół?
Endoprotezoplastyka stawu biodrowego wiąże się ze znacznym bólem pooperacyjnym, który u osób starszych utrudnia wczesną mobilizację i wydłuża okres rekonwalescencji. Dotychczasowe protokoły analgetyczne opierają się na systemowych opioidach, jednak ich profil działań niepożądanych – depresja oddechowa, majaczenie, zaparcia, zatrzymanie moczu, zwiększone ryzyko upadków – jest szczególnie niekorzystny w populacji geriatrycznej. Stąd rosnące zainteresowanie technikami znieczulenia regionalnego oszczędzającymi funkcję motoryczną.
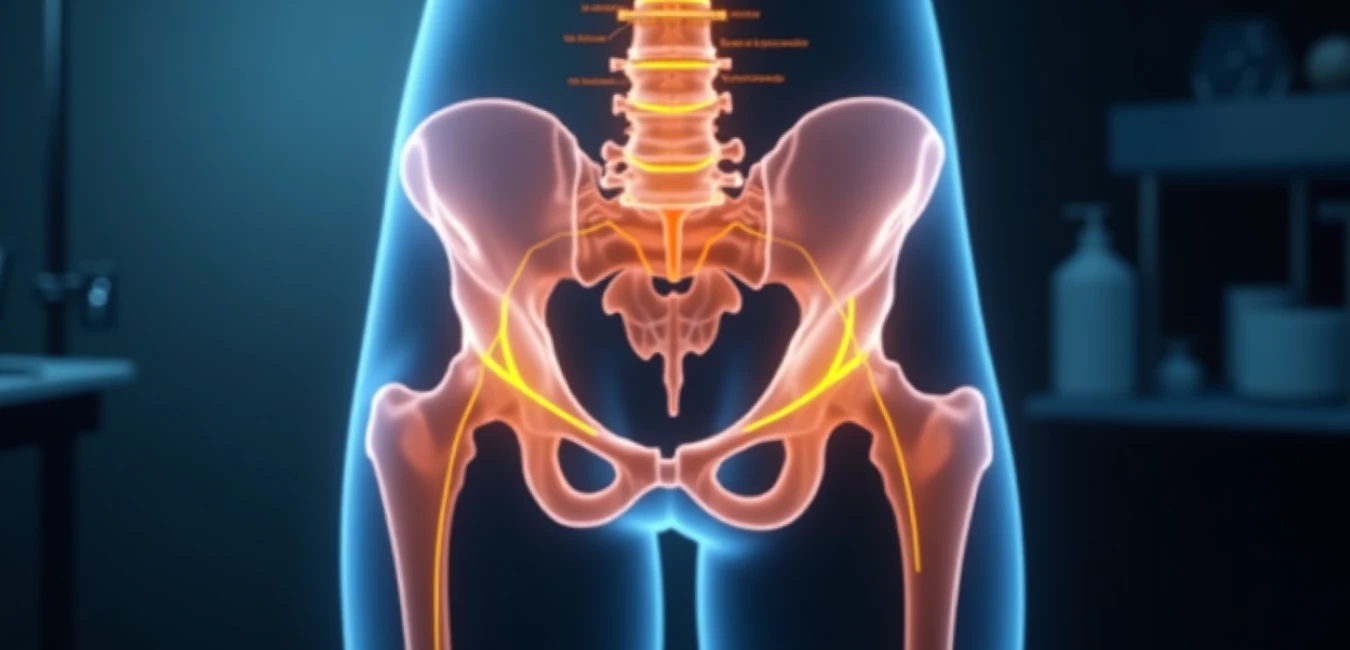
Blokada PENG (pericapsular nerve group) stanowi obiecującą metodę analgezji stawu biodrowego, celując w gałęzie stawowe nerwów udowego, zasłonowego i dodatkowego zasłonowego. Standardowe protokoły wykorzystują jednak objętości 20 mL lub większe, co może prowadzić do niezamierzonego rozprzestrzenienia się na nerw udowy i osłabienia mięśnia czworogłowego – co z kolei utrudnia rehabilitację. Redukcja objętości anestetyku lokalnego wydaje się logiczną strategią unikania blokady motorycznej, ale wiąże się z ryzykiem niewystarczającego pokrycia torebki stawowej i skrócenia czasu trwania analgezji.
Deksametazon jest powszechnie stosowany jako adjuwant w blokadach nerwów obwodowych, jednak jego zdolność do przedłużania działania anestetyku lokalnego jest zmienna i zależna od techniki – z mieszanymi wynikami w różnych badaniach. Dotychczas żadne badanie nie oceniło systematycznie, czy deksametazon może zrekompensować skrócony czas działania związany ze zmniejszoną objętością anestetyku w blokadzie PENG.
Jak zaprojektowano to randomizowane badanie kliniczne?
Badanie przeprowadzono jako randomizowane, podwójnie zaślepione, kontrolowane, z grupami równoległymi w Szpitalu Ortopedycznym Uniwersytetu Medycznego w Poznaniu. Protokół zatwierdziła Komisja Bioetyczna (nr 657/24), a badanie zarejestrowano prospektywnie w ClinicalTrials.gov (NCT06470334). Do badania włączono pacjentów w wieku 65–100 lat, kwalifikowanych do planowej endoprotezoplastyki stawu biodrowego, zdolnych do udzielenia świadomej zgody i wiarygodnej komunikacji objawów.
Uczestników zrandomizowano w stosunku 1:1 do jednej z dwóch grup: grupa PENG otrzymywała standardową blokadę z 20 mL 0,2% ropiwakiny, natomiast grupa PENG + DEX otrzymywała niskoobjętościową blokadę składającą się z 10 mL 0,2% ropiwakiny z dodatkiem 4 mg deksametazonu. Randomizację przeprowadzono przy użyciu komputerowego algorytmu blokowego, a alokację ukryto w nieprzezroczystych, zabezpieczonych kopertach otwieranych bezpośrednio przed interwencją.
Zaślepienie utrzymywano poprzez separację ról: anestezjolog wykonujący blokadę opuszczał salę operacyjną zaraz po interwencji i był zastępowany przez drugiego anestezjologa, który prowadził znieczulenie śródoperacyjne i pozostawał nieświadomy alokacji. Wszyscy pozostali członkowie personelu klinicznego i badaczy – w tym zespół chirurgiczny, pielęgniarki oddziałowe, fizjoterapeuci oraz osoby zbierające dane – również byli zaślepieni względem przydziału do grup.
Wszyscy pacjenci otrzymali standardowe znieczulenie podpajęczynówkowe (4 mL 0,5% ropiwakiny w przestrzeni L3/L4) przed wykonaniem blokady PENG pod kontrolą ultrasonografii. Blokadę wykonywano w pozycji na wznak, z użyciem sondy krzywoliniowej 4–8 MHz, celując w przestrzeń między kolcem biodrowym przednim dolnym (AIIS) a wyniosłością łonowo-biodrową (IPE), z igłą wprowadzaną od strony bocznej do przyśrodkowej, bezpośrednio bocznie od ścięgna mięśnia biodrowo-lędźwiowego.
O ile dłużej utrzymywała się analgezja w grupie z deksametazonem?
Pierwotny punkt końcowy – czas do pierwszej dawki ratunkowej opioidu – wykazał istotną statystycznie i klinicznie różnicę między grupami. Pacjenci w grupie PENG + DEX wymagali pierwszej dawki opioidu średnio po 15,0 ± 1,5 godziny od zakończenia operacji, podczas gdy w grupie PENG standardowej czas ten wynosił 9,1 ± 1,7 godziny (p < 0,0001). Różnica wyniosła 5,9 godziny (95% CI: 6,0–8,0), co oznacza przedłużenie działania analgetycznego o ponad 60% dzięki dodaniu deksametazonu.
To wydłużenie czasu analgezji jest szczególnie istotne klinicznie, ponieważ obejmuje okres pierwszej nocy pooperacyjnej oraz wczesną fazę fizjoterapii – kluczowe momenty dla mobilizacji i ścieżki szybkiego powrotu do sprawności.
Jak deksametazon wpłynął na zużycie opioidów i kontrolę bólu?
Całkowite zużycie opioidów w ciągu pierwszych 48 godzin po operacji było znacząco niższe w grupie PENG + DEX: 2,3 ± 3,1 mEQ w porównaniu z 5,0 ± 4,4 mEQ w grupie PENG (p = 0,012). Dodatkowo, odsetek pacjentów wymagających jakiejkolwiek dawki ratunkowej opioidu był niższy w grupie z deksametazonem – 40% (12 pacjentów) vs 70% (21 pacjentów) w grupie standardowej (p = 0,037). Te wyniki potwierdzają istotny efekt oszczędzający opioidy, co jest szczególnie ważne u pacjentów w podeszłym wieku podatnych na działania niepożądane opioidów.
Ocena natężenia bólu w skali NRS wykazała porównywalne wartości w obu grupach 4 godziny po operacji (1,5 ± 0,6; p = 0,89). Jednak począwszy od 8. godziny, grupa PENG + DEX zgłaszała istotnie niższe natężenie bólu: 2,0 ± 1,2 vs 3,1 ± 1,1 (p = 0,0005). Ta różnica utrzymywała się również w pomiarach o 12 h (1,7 ± 0,8 vs 2,5 ± 1,1; p = 0,002) i 24 h (1,4 ± 0,5 vs 1,9 ± 0,7; p = 0,001), co sugeruje, że korzyści analgetyczne adjuwantu wykraczają poza wczesny okres pooperacyjny.
Należy jednak zauważyć, że chociaż różnice były istotne statystycznie, ich znaczenie kliniczne może być umiarkowane. Dane z piśmiennictwa wskazują, że minimalną klinicznie istotną różnicę (MCID) w natężeniu bólu po endoprotezoplastyce biodra szacuje się na około 18,6 mm w 100-milimetrowej skali VAS. Zaobserwowane różnice w NRS należy więc interpretować ostrożnie i ocenić w przyszłych badaniach z uwzględnieniem progów MCID.
Czy deksametazon wywołał działania niepożądane metaboliczne lub zapalne?
Bezpieczeństwo metaboliczne deksametazonu oceniano poprzez pomiar stężenia glukozy we krwi oraz markerów zapalnych – wskaźnika neutrofili do limfocytów (NLR) i wskaźnika płytek krwi do limfocytów (PLR) – w 12., 24. i 48. godzinie po operacji. Nie zaobserwowano istotnych różnic między grupami w żadnym z tych parametrów.
Średnie stężenie glukozy w 24. godzinie wynosiło 122,0 ± 19,3 mg/dL w grupie PENG i 116,2 ± 16,5 mg/dL w grupie PENG + DEX (p = 0,19), co wskazuje, że dodanie 4 mg deksametazonu nie spowodowało klinicznie istotnych zaburzeń metabolizmu glukozy. Podobnie, wartości NLR w 12. godzinie wynosiły 2,0 ± 0,7 vs 1,7 ± 0,5 (p = 0,055), a PLR w 24. godzinie: 339,9 ± 73,3 vs 368,3 ± 82,3 (p = 0,24).
Co więcej, nie odnotowano żadnych epizodów niestabilności hemodynamicznej, toksyczności ogólnoustrojowej anestetyku lokalnego (LAST), arytmii ani zatrzymania krążenia w żadnej z grup. Wszystkie blokady wykonywano pod kontrolą ultrasonografii w czasie rzeczywistym przez doświadczonych anestezjologów, z przyrostowym podawaniem i standardowym monitorowaniem. Brak zdarzeń niepożądanych fizjologicznych potwierdza bezpieczeństwo obu stosowanych protokołów.
Warto również zaznaczyć, że nie wystąpiły żadne przypadki nudności i wymiotów pooperacyjnych (PONV) w żadnej z grup podczas pobytu w PACU ani na oddziale. Ponieważ nie zaobserwowano żadnych zdarzeń, nie przeprowadzono formalnego porównania statystycznego. Autorzy sugerują, że zmniejszone zapotrzebowanie na opioidy w grupie PENG + DEX może również wpływać na redukcję oczekiwanej częstości PONV.
Jakie jest znaczenie tych wyników dla praktyki anestezjologicznej?
Wyniki tego badania wpisują się w szerszy nurt dowodów potwierdzających potencjał perineuralnego deksametazonu do poprawy analgezji pooperacyjnej w różnych technikach znieczulenia regionalnego. W chirurgii kończyn dolnych deksametazon wykazywał zdolność do przedłużania czasu trwania blokady czuciowej i redukcji zapotrzebowania na opioidy, gdy dodawano go do blokady nerwu udowego, blokady powięziowej biodrowej czy blokady kanału przywodzicieli – bez upośledzenia funkcji motorycznej, co jest szczególnie istotne dla protokołów wczesnej mobilizacji w ortopedii.
Podobne korzyści obserwowano w blokadach międzypowięziowych, takich jak blokada mięśnia prostownika grzbietu (erector spinae plane block) czy blokada poprzecznego mięśnia brzucha (TAP block), gdzie deksametazon przedłużał czas analgezji i poprawiał profile wczesnego powrotu do sprawności. Te obserwacje wspierają hipotezę, że deksametazon może zwiększać użyteczność kliniczną bloków oszczędzających funkcję motoryczną, takich jak blokada PENG.
„Nasze wyniki sugerują, że wczesne zastosowanie deksametazonu jako adjuwantu może znacząco poprawić wyniki terapii analgetycznej bez kompromisu w zakresie funkcji motorycznej” – piszą autorzy badania. Absolutne przedłużenie czasu analgezji o 7,8 godziny (95% CI 6,0–8,0) w kontekście endoprotezoplastyki stawu biodrowego jest klinicznie istotne dla mobilizacji i wczesnej fizjoterapii.
Jednakże głównym ograniczeniem tego badania jest brak dwóch dodatkowych grup porównawczych: 10 mL ropiwakiny bez deksametazonu oraz 20 mL ropiwakiny z deksametazonem. Taki układ uniemożliwia pełne rozdzielenie efektów redukcji objętości od farmakologicznego działania adjuwantu. W związku z tym pozostaje niejasne, czy obserwowane różnice wynikają z wpływu objętości anestetyku lokalnego, deksametazonu, czy ich interakcji. Przyszłe badanie z czterema ramionami byłoby konieczne do ostatecznego wyjaśnienia tej kwestii.
Jakie są ograniczenia i kierunki dalszych badań?
Oprócz braku dodatkowych grup kontrolnych, badanie miało kilka innych ograniczeń. Okres obserwacji ograniczono do 48 godzin, co uniemożliwiło ocenę długoterminowych trajektorii bólu czy wyników czynnościowych. Choć badanie było odpowiednio zasilone dla pierwotnego punktu końcowego, większa próba mogłaby zwiększyć precyzję analiz wtórnych wyników. Ponadto jednoośrodkowy charakter badania i względnie jednorodna populacja pacjentów mogą ograniczać zewnętrzną generalizowalność.
Dodatkowo, technika iniekcji użyta w tym badaniu różniła się nieznacznie od oryginalnego opisu blokady PENG – iniekcję starannie ograniczano do przestrzeni bocznej od ścięgna mięśnia biodrowo-lędźwiowego, aby uniknąć rozprzestrzenienia się na nerw udowy. Ta modyfikacja, choć ukierunkowana na zachowanie funkcji motorycznej, może ograniczać generalizowalność do standardowych podejść PENG. Przyszłe badania powinny uwzględniać obrazowanie ultrasonograficzne dla wsparcia powtarzalności i precyzji techniki.
Warto również rozważyć kwestię drogi podania deksametazonu. W tym badaniu zastosowano deksametazon perineuralny, chociaż wcześniejsze badania wykazały porównywalną skuteczność podania perineuralnego i systemowego w określonych sytuacjach. Autorzy wybrali podejście perineuralne ze względu na potencjał do lokalnego, przedłużonego działania przy minimalnej ekspozycji ogólnoustrojowej. Jednak bezpośrednie porównanie dróg podania pozostaje zasadne, aby wyjaśnić, czy aplikacja perineuralna zapewnia jakąkolwiek unikalną przewagę.
Podejście chirurgiczne również wpływa na interpretację wyników. Wszystkie procedury THA wykonano z użyciem bezpośredniego dostępu górnego (direct superior approach), który głównie dotyczy tylnej części stawu biodrowego i rozkładu nerwu kulszowego. Chociaż blokada PENG celuje przede wszystkim w torebkę przednią, dane wykazały zadowalającą analgezję w obu grupach bez dodawania blokady nerwu kulszowego. To sugeruje, że zmodyfikowana technika PENG użyta w tym badaniu może zapewniać wystarczające pokrycie w połączeniu z kompleksowym schematem analgezji multimodalnej. Niemniej jednak konieczne są dalsze badania, aby określić, czy dodatkowe blokady poprawiłyby wyniki w tylnym podejściu do endoprotezoplastyki stawu biodrowego.
Co to oznacza dla anestezjologów zajmujących się chirurgią ortopedyczną?
To randomizowane badanie kliniczne wykazało, że dodanie 4 mg perineuralnego deksametazonu do blokady PENG umożliwia 50% redukcję objętości ropiwakiny bez utraty skuteczności analgetycznej ani funkcji motorycznej. Strategia ta oferuje bezpieczne i skuteczne podejście do redukcji zapotrzebowania na systemowe opioidy u pacjentów poddawanych endoprotezoplastyce stawu biodrowego, z potencjalnymi korzyściami w protokołach przyspieszonego powrotu do sprawności skoncentrowanych na wczesnej mobilizacji i powrocie do funkcji. Brak działań niepożądanych metabolicznych i zapalnych wspiera bezpieczeństwo perineuralnego deksametazonu w tym kontekście. Przyszłe wieloośrodkowe badania z dłuższym okresem obserwacji i porównawczymi ramionami adjuwantów są wskazane do walidacji i rozszerzenia tych wyników, a także oceny ich wpływu na długoterminowe wyniki funkcjonalne i satysfakcję pacjentów.
Pytania i odpowiedzi
❓ Czy redukcja objętości anestetyku lokalnego z 20 do 10 mL wpływa na skuteczność blokady PENG?
Nie, jeśli zastosuje się deksametazon jako adjuwant. Badanie wykazało, że 10 mL ropiwakiny z 4 mg deksametazonu zapewnia nawet dłuższą analgezję niż standardowe 20 mL ropiwakiny bez adjuwantu (15,0 vs 9,1 godziny do pierwszej dawki opioidu). Kluczowe jest jednak to, że w badaniu nie porównano 10 mL ropiwakiny bez deksametazonu, więc nie można jednoznacznie określić, czy efekt wynika z adjuwantu, czy z interakcji obu czynników.
❓ Czy niskoobjętościowa blokada PENG z deksametazonem osłabia mięsień czworogłowy?
Nie. W badaniu wszystcy pacjenci w obu grupach zachowali pełną siłę mięśnia czworogłowego (ocena MRC = 5,0) we wszystkich punktach czasowych przez 24 godziny po operacji. Nie odnotowano żadnych przypadków osłabienia motorycznego ani uszkodzenia nerwów, co potwierdza bezpieczeństwo motoryczne tej techniki i jej przydatność w protokołach wczesnej mobilizacji.
❓ Jakie są najważniejsze korzyści kliniczne stosowania deksametazonu w blokadzie PENG?
Główne korzyści to znaczące wydłużenie czasu analgezji (o prawie 6 godzin), redukcja całkowitego zużycia opioidów o ponad 50% (2,3 vs 5,0 mEQ) oraz zmniejszenie odsetka pacjentów wymagających opioidów ratunkowych z 70% do 40%. Te efekty są szczególnie wartościowe u pacjentów w podeszłym wieku, u których minimalizacja ekspozycji na opioidy zmniejsza ryzyko majaczenia, upadków i innych powikłań.
❓ Czy deksametazon podawany perineuralnie wywołuje działania niepożądane metaboliczne?
Nie. W badaniu nie zaobserwowano klinicznie istotnych różnic w stężeniu glukozy we krwi między grupami (122,0 vs 116,2 mg/dL w 24. godzinie, p = 0,19). Również markery zapalne (NLR, PLR) pozostały porównywalne. Nie wystąpiły żadne epizody niestabilności hemodynamicznej, toksyczności anestetyku lokalnego ani arytmii, co potwierdza bezpieczeństwo jednorazowej dawki 4 mg deksametazonu perineuralnego.
❓ Jakie są główne ograniczenia tego badania?
Najważniejszym ograniczeniem jest brak grupy otrzymującej 10 mL ropiwakiny bez deksametazonu, co uniemożliwia pełne rozdzielenie efektu redukcji objętości od działania adjuwantu. Dodatkowo, krótki okres obserwacji (48 godzin) nie pozwala na ocenę długoterminowych wyników, a jednoośrodkowy charakter badania może ograniczać generalizowalność wyników. Przyszłe badania powinny uwzględnić cztery grupy porównawcze oraz dłuższy czas obserwacji.